今回学習記を作成するのは、”分割調剤”です!
分割調剤…。文字列は単純ですが、いざ現場で直面すると「え、これどうやるの?」と戸惑う経験をした方も多くいるかと思います。
いざ実務で対応しようとすると、意外と細かいルールや注意点があって迷いやすい分野ですよね。でもこの制度自体は、患者さんの副作用リスクの低減や、服薬状況のフォローに役立てたりといったメリットもあります。薬剤師としての役割を発揮できる大事な仕組みでもあるので、安全性の確保だけでなく患者さんの安心感につながる場面も少なくないのかもしれません。
この記事では、そんな分割調剤の基本情報や取り扱い方法、実務で気をつけたいポイント等について整理しました。私も”できる薬剤師”をアピールしたいので、皆さんと一緒に確認しながら「現場で自信を持って対応できる力」を付けていけたらと思います!!
分割調剤とは?まずは基本をおさらい
分割調剤は、長期処方が進む中でますます重要性を増している制度です。医師が処方箋を出すときや、患者さんの状況に応じて分割の指示を行うことで、服薬状況の確認や副作用リスクの軽減といった安全面への配慮にも対応できます。分割調剤を行えるか否かは2つの条件に分けられ、医師の指示によるものと薬剤師側の判断で医師と連携の上実施するものがあります。医師の指示としては、処方箋に「分割調剤」の意向を明記しているかどうかで判断ができますが、薬剤師の判断で実施する場合は、”長期投与が困難なケース”もしくは”後発品の新規切り替え時(初回のみ)”というような患者さんに合わせた条件が必要です。
基本知識や取り扱い方を知っていることで、調剤報酬の算定や実務上の取り扱いにも対応することができるでしょう。
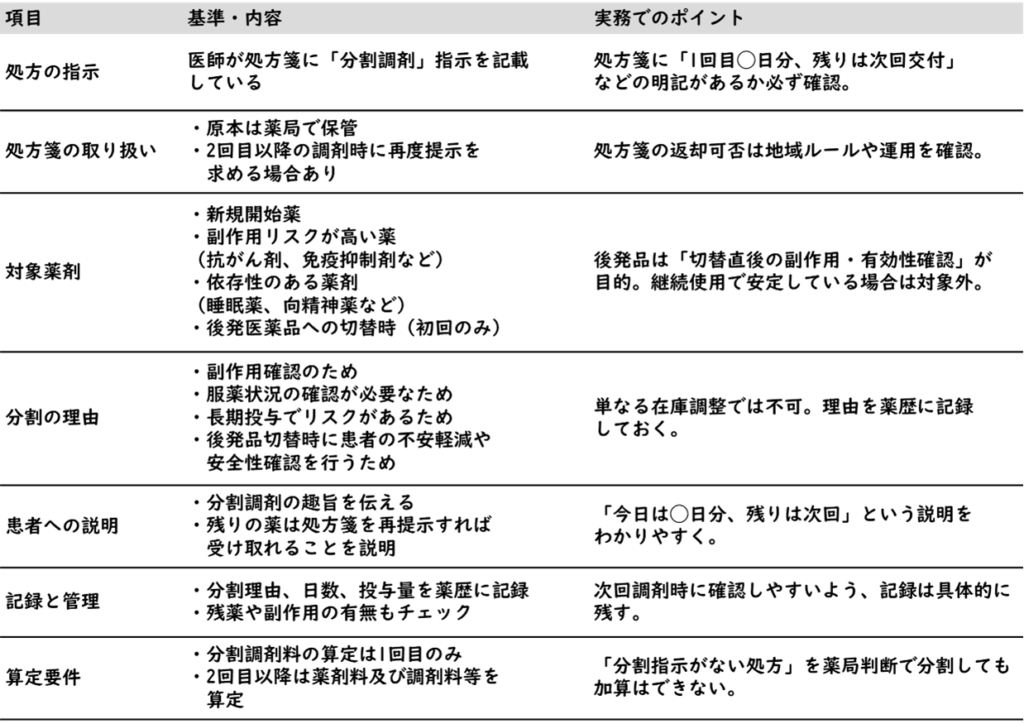
まずは全体像をざっくり把握するために、分割調剤の基準と実務上のポイントを表でまとめました。
分割調剤の意義
分割調剤とは、その名の通り処方箋に記載された薬を一度に全量渡すのではなく、複数回に分けて交付する調剤方法です。目的は「安全性の確認」と継続的な「服薬フォロー」。特に新規開始薬や副作用リスクの高い薬剤で、患者さんの体調を見ながら残りを交付できる点に意義があります。
なぜ分割調剤が必要とされるのか
あまり現場で触れる機会も多くないかもしれませんが、なぜ必要な制度として考えられているのでしょうか。その理由は様々ありますが、下記の項目に沿った内容でお話させていただきます。
≪副作用リスクの軽減が目的の場合≫
新薬や高リスク薬(抗がん剤、抗うつ薬等)では、患者さんの体質や副作用の出方を事前に予測できないことも多くあります。そのリスクを最小限に留めるために、最初は短期間だけ処方して様子を見て、副作用が出なければ残りを調剤するという流れが安全管理に繋がります。
≪服薬状況の確認が必要な場合≫
この場合は特に高齢者が多いかと思います。
薬剤変更時は「薬のサイズが大きくて飲みづらい」「用法が変わってしっかり飲めない」等の訴えをよく耳にすることはありませんか?実際に患者さんが薬をきちんと飲めているかどうかは、薬局での聞き取りを通じて初めて分かります。飲み忘れや自己中断が多い患者さんに一度に長期分を渡すと、結果的に大量に余薬が出てしまいます。分割調剤で途中経過をチェックすることで、患者さんの服薬アドヒアランスを把握し、必要に応じて服薬支援を行うことが可能となります。さらには残薬調整も容易にできるというメリットもあります。
≪長期投与におけるリスク≫
高血圧や糖尿病など慢性疾患の薬は長期投与になることが多いですが、体調の変化や合併症の出現により、途中で用量調整や服薬中止が必要になることもあります。そのため、まだ処方が安定していない場合は治療方針が変更されたときに長期処方だと薬剤が無駄になるリスクが大きいです。そうしたケースにおいて、分割調剤であれば治療効果や副作用を確認しながら柔軟に対応することができるんです。
≪後発品への切替時≫
後発品への切り替え時は「飲みやすさ」「効果の実感」「副作用の有無」を患者さん自身が敏感に感じやすい場面です。いずれの項目にも繋がりますが、”合わなかった薬が大量に無駄になる”なんていう医療費の無駄遣いは正直ありえないですよね。なのでまずは短期間試してもらい、患者さんが納得した上で安心して継続服用してもらえるようなサポート体制作りにも活用できます。
分割調剤を行うための基準と取り扱いの流れ
では、分割調剤を行うにはどのような場合が当てはまるのでしょうか?冒頭に添付した表の内容に沿って確認していこうと思います。
分割調剤が認められる条件
分割調剤が認められる条件としては、処方箋に医師の「分割調剤指示」が記されていることが原則です。その指示は曖昧なものではなく、「1回目◯日分、残りは次回交付」等の明確な記載が必要となります。その中で、下記のような対象薬剤に対する調剤が可能となります。
- 新規開始薬
- 副作用リスクが高い薬(抗がん剤、免疫抑制剤など)
- 依存性等の理由で用量調節が必要な薬剤(睡眠薬、向精神薬など)
- 後発医薬品への切替時(初回のみ)
あくまで患者さんの安全性確保が主目的であり、「薬剤特性や治療初期の安全確認」に直結するケースで認められるという認識が必要です。
分割調剤が認められないケース
一方で、患者さんや薬局の都合だけで分割調剤を行うことは認められていません。注意すべき典型的なケースを以下に記述しました。
- 在庫不足や調達困難を理由とする場合
薬局側の在庫が足りないからという理由では、分割調剤の算定対象にはなりません。この場合は「不十分な数量での交付」として扱われ、保険上の算定はできない点に注意が必要です。 - 処方医の意図が明確でない場合
処方箋に「分割調剤」と明記されていない限り、薬局判断で分割することはできません。特に長期処方薬の場合は、医師との連携を取ることが不可欠です。
分割調剤の実際の流れ(初回調剤から残薬交付まで)
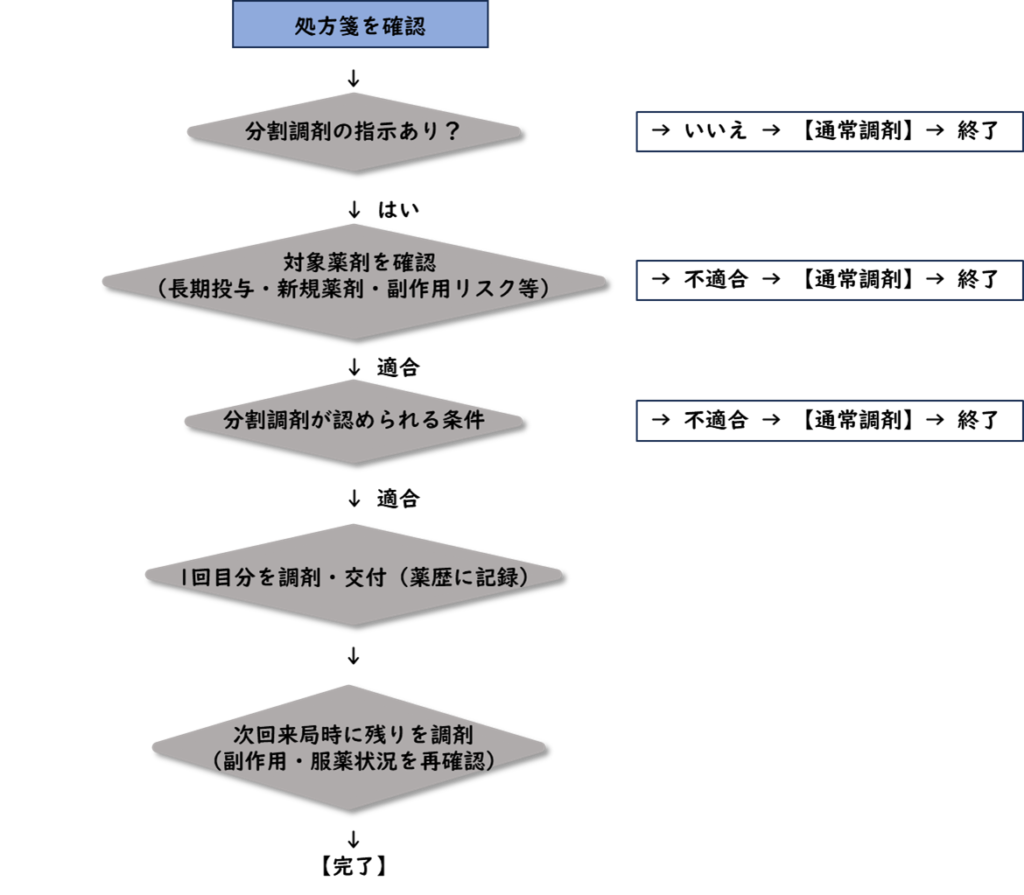
唐突な分割調剤の指示があった際に慌てず対応できるようにするため、基本的な一連の流れを今一度確認しようと思います。フローチャートでまとめておくと現場でも役立ちそうだと思ったので、そちらを作成しました。
処方箋の取り扱いルール
では次に、受け取った処方箋はどうべきなのかについて確認しようと思います。基本的な調剤と大差はないと思いますが、ここにも別で定められたルールがあるため抑えておくべきポイントです。
原本の保管と返却の有無
処方箋は原則として薬局で保管します。これは次回調剤時まで継続して保管するのが一般的です。2回目以降の来局時には、保管していた原本を基に再度調剤を行う流れとなります。
返却の要否については、地域や運用により扱いが異なるため事前に確認が必要ですが、処方箋原本を患者に返却してしまうと別の薬局に持ち込まれる可能性があり、調剤の重複や薬歴管理の不整合につながるリスクが発生します。そのため、多くの地域では「原本は薬局保管」「患者へは写し(コピー)」を渡す形をとっているようです。
一方で例外的な対応もあり、地域によって2回目以降の調剤を別の薬局で行えるように返却を認めているケースもあります。ただしこの場合でも、初回調剤時に「写しを薬局に保管」「原本は患者へ返却」という形で、薬歴や請求上の不整合が生じないよう配慮が必要です。対応方法については地域の保険者や薬剤師会の指導を確認するのが安心ですね。
2回目以降の交付時に必要なこと
分割調剤の2回目以降の交付では、「ただ残りを渡すだけ」にならないような意識付けが必要です。初回よりもチェックすべきポイントがむしろ多くなりますが、これが分割調剤の本質とも言えます。
- 副作用の有無を確認
長期投与や新薬のケースでは、体調変化や副作用の有無を確認します。患者さんから「特に変わりないです」と一言もらえるだけでも安心材料になりますよね。 - 服薬アドヒアランスの確認
飲み忘れや自己中断がないかを確認。ここで問題が見つかると、残りの交付方法を調整する必要があり、医師との連携が不可欠となります。 - 処方内容と生活状況の変化をチェック
2回目交付までに通院があれば、処方が変更されている可能性もあります。生活状況の変化(入院・転居など)があれば、残薬確認や調剤方法の調整が必要です。 - 処方箋の写し・記録の確認
原本は薬局保管ですが、2回目交付時に処方箋と薬歴の整合性を再度確認する必要があります。お節介と思われる場合もあるかもしれませんが、患者さんへの説明も今一度丁寧に行うことで、より安心して服薬を継続してもらうことができるかもしれませんね。
ポイントとしては「改めて安全確認をする時間」として活用することで、分割調剤の意義が発揮されるのではないかと思います。
医師への疑義紹介が必要なケースは?
代表的なケースを整理すると
- 処方日数や保険請求上の条件に合わない場合
(分割調剤が認められない条件の場合) - 処方内容に変更があった場合
(初回交付から次回来局までの間に、別医療機関や同じ主治医で処方変更が行われている場合 → 重複や副作用に注意。) - 副作用や体調変化が見られる場合
(2回目の交付時に患者から「体調がおかしい」「副作用らしき症状が出ている」と聞いた場合 → 残り分の交付を見直しましょう。) - 服薬状況に問題がある場合
(飲み忘れや自己判断による中断があった場合 → そのまま残りを渡すと不適正使用に繋がるため、再処方や調整を依頼しましょう。)
リフィル処方箋との違い
イメージを混同させてしまうものにリフィル処方箋がありますよね。
分割調剤とリフィル処方箋は「何回かに分けて薬をもらう」という点では似ていますが、仕組みや目的は大きく異なります。私も説明しろと言われると自信がないので表を作成しました。

一覧にしてみるとそれぞれが全く別物であることがよくわかります。
リフィル処方箋は「医師がリフィル可」と記載した処方箋を患者さんが持参し、同じ処方を繰り返し受け取る仕組みです。対象は慢性疾患薬が中心で、最大3回まで使用できます。処方箋の原本は患者さんが持ち歩き、再度薬局に提出する点が大きな違いです。
まとめると
- 分割調剤 → 安全性を確保するためのしくみ
- リフィル処方箋 → 利便性を高めるためのしくみ
という整理ができます。
患者さんにも違いを説明できるよう、こうした違いをシンプルに把握していると安心ですね。
7. 調剤報酬と点数の取り扱い
分割調剤料の算定ルール
分割調剤は、単なる小分けではなく診療報酬上「分割調剤料」として算定が認められています。ただし、算定できるケースや回数には制限があるため、正しく理解しなければいけません。
- 対象となる処方:医師が処方箋に「分割して交付」と明記したもののみ算定可。薬局側の判断では不可。
- 算定回数:原則として1処方箋あたり分割は2回、最大で3回まで。
- 薬剤の対象:長期投与による副作用リスクのある薬や高額薬が中心。すべての薬で認められるわけではない。
- 通常の調剤料との違い:分割調剤料は、通常の調剤料とは別で算定。混同しないよう注意。
1回目と2回目以降の算定の違い
分割調剤料は「1回目」と「2回目以降」で扱いが異なります。ここを誤ると請求エラーにも繋がるため、実務で特に注意が必要です。
- 1回目交付時
- 通常の調剤料に加えて「分割調剤料(1回目)」を算定。
- 原本処方箋を受け取り、薬局で保管。
- 患者には処方箋写しや説明資料を交付する場合がある(地域により扱いが異なる場合もある)。
- 2回目以降交付時
- 通常の調剤料は算定せず、「分割調剤料(2回目以降)5点」を算定。
- 来局時に必ず服薬状況・副作用の有無を確認。
- 処方内容に変更が必要な場合は医師へ疑義紹介。

算定の計算方法について一覧表を作成しました。異なる薬局で処方箋を応需した場合は、各点数を通常通り算定できる点は注目ですね。また、長期投与や後発品試用における条件では、2回目以降の算定点数もしっかりと把握しておきたいポイントです。
その他、自家製剤加算や計量混合調剤加算は、その都度手間取ることを考慮して都度算定が認められています。
薬歴記載・算定根拠として必要な記録
分割調剤では、算定の正当性を示すために薬歴や調剤録に必要事項を残すことが重要です。記録が不十分だと返戻や査定のリスクがあります。では具体的にはどのような情報を残すべきなのでしょうか?代表的な記録事項をピックアップします。
- 処方箋の写しや管理方法:原本は薬局で保管、患者へ渡した写しの有無も記録。
- 分割の理由:副作用リスクや新規処方薬など、医師の指示に基づいた背景を明記。
- 各回の服薬確認内容:副作用の有無、服薬アドヒアランス、残薬の確認など。
- 医師への疑義紹介の記録:疑義の必要があった場合、日時・内容・対応結果を具体的に。
- 請求根拠の明確化:どの算定を行ったか、1回目か2回目以降かを明記。
調剤済とならなかった処方箋にも、分割調剤の理由や調剤量などの記載を余白に行う必要があります。また、総量の調剤が完了した場合には、処方箋の余白等に調剤量等の必要事項を記載することで調剤録として扱うことも可能なため、併せて押さえておきたいポイントですね。
分割調剤は、患者さんの安全確保や服薬状況の確認に役立つ一方で、算定ルールがやや複雑です。今回の内容を整理しておくと、現場で迷わず対応できる安心材料になりますし、私自身も知識を改めて整理する良い機会になりました!
日々の実務の中で、読者の皆様に少しでもお役立ていただければ幸いです。